El síndrome de ojo seco es una condición ocular común que ocurre cuando los ojos no producen suficiente lágrima o cuando la calidad de la lágrima es deficiente. Esto provoca molestias como ardor, enrojecimiento, sensación de arenilla y visión borrosa fluctuante. El ojo seco puede deberse a factores ambientales, uso excesivo de pantallas, edad, cambios hormonales o enfermedades como artritis reumatoide y lupus. Aunque es muy frecuente, requiere un diagnóstico adecuado para evitar complicaciones a largo plazo.
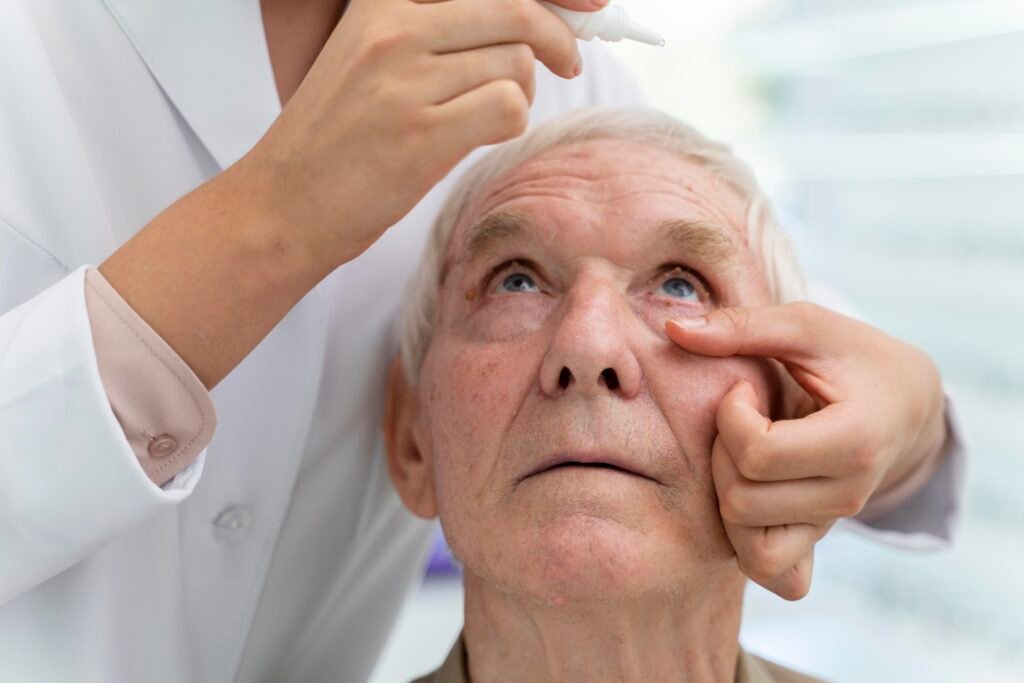
El tratamiento se adapta según la causa del problema. Incluye desde el uso de lágrimas artificiales y suplementos de omega-3 hasta terapias más avanzadas como tapones lagrimales, luz pulsada intensa (IPL/OptiLight) y antiinflamatorios tópicos.
En casos severos, se pueden utilizar lentes de contacto terapéuticos oculares llamados esclerales que protegen y humectan la superficie del ojo. El objetivo es restaurar la lubricación y proteger la córnea para mejorar la calidad de vida del paciente.
Son candidatos aquellos pacientes que presentan:
El oftalmólogo evaluará no solo los síntomas, sino también factores como el uso de lentes de contacto, historial de cirugías, medicamentos sistémicos (antihistamínicos, antidepresivos, etc.) y condiciones ambientales como exposición a aire acondicionado o climas secos. También se consideran antecedentes de blefaritis o disfunción de glándulas de Meibomio, que son causas frecuentes de ojo seco evaporativo.
La valoración incluye pruebas como el tiempo de ruptura lagrimal (BUT), tinción con fluoresceína y la evaluación de las glándulas de Meibomio. Con estas pruebas se determina si el ojo seco es por deficiencia acuosa, evaporativa o una combinación de ambas. El especialista explicará los resultados y diseñará un plan de tratamiento individualizado que puede combinar distintas terapias.
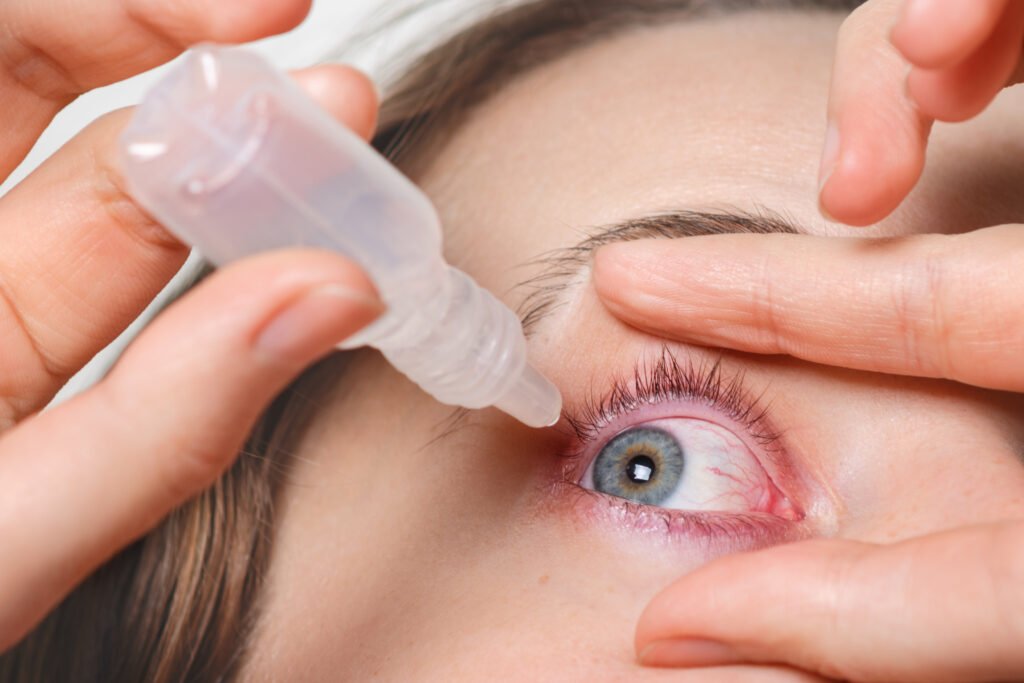
Generalmente no se requiere preparación especial. En caso de tratamientos avanzados como IPL, se recomienda acudir sin maquillaje ni cremas faciales. El oftalmólogo dará indicaciones específicas si se utilizarán medicamentos previos o ajustes en la rutina de cuidado ocular.
Casos leves: lágrimas artificiales, lubricantes en gel o ungüentos nocturnos.
Casos moderados: tapones lagrimales, suplementos nutricionales, colirios antiinflamatorios.
Casos severos: tratamientos con luz pulsada (OptiLight), suero autólogo o lentes de contacto esclerales.
Los procedimientos son ambulatorios y no invasivos, y la mayoría de los pacientes nota mejoría progresiva desde las primeras semanas.
Entre los principales beneficios destacan:
La recuperación es inmediata en la mayoría de los casos. Algunos pacientes pueden experimentar ligera molestia temporal tras procedimientos como IPL, pero desaparece en horas. La mayoría regresa a sus actividades el mismo día. Los resultados suelen mejorar con constancia en el tratamiento y revisiones periódicas.
El oftalmólogo recomendará lubricantes y rutinas de higiene palpebral, además de controles periódicos para evaluar la respuesta al tratamiento. En algunos casos, como el uso de tapones lagrimales o terapia IPL, se programan sesiones de seguimiento para mantener los resultados a largo plazo.
No siempre, pero puede controlarse eficazmente.
Depende de la causa y severidad del caso.
No, la mayoría son indoloros y seguros.
Si no se trata, puede dañar la córnea y afectar la visión.
Tu visión merece estar en manos expertas. En Punto Visión te ofrecemos atención personalizada, tecnología de vanguardia y la confianza de especialistas altamente preparados. Da el primer paso hacia una mejor salud visual y agenda tu consulta ahora.